Definiția șocului cardiogen. Șocul cardiogen: apariție și semne, diagnostic, terapie, prognostic. Simptome și semne ale tulburărilor coronariene
Șocul cardiogen este o afecțiune care pune viața în pericol, care se dezvoltă ca urmare a unei încălcări accentuate a funcției contractile a ventriculului stâng, a unei scăderi a debitului cardiac și a volumului vascular, ca urmare a cărei aport de sânge la toate organele și țesuturile organismul se deteriorează semnificativ.
Șocul cardiogen nu este o boală independentă, ci se dezvoltă ca o complicație a patologiilor cardiace.
Motivele
Cauza șocului cardiogen este o încălcare a contractilității miocardice (infarct miocardic acut, aritmii semnificative hemodinamic, cardiomiopatie dilatativă) sau tulburări morfologice (insuficiență valvulară acută, ruptură a septului interventricular, stenoză aortică critică, cardiomiopatie hipertrofică).
Mecanismul patologic de dezvoltare a șocului cardiogen este complex. Încălcarea funcției contractile a miocardului este însoțită de o scădere a tensiunii arteriale și de activarea simpatiei. sistem nervos. Ca urmare, activitatea contractilă a miocardului crește, iar ritmul devine mai frecvent, ceea ce crește nevoia de oxigen a inimii.
O scădere bruscă a debitului cardiac determină o scădere a fluxului sanguin în bazinul arterelor renale. Acest lucru duce la retenția de lichide în organism. Volumul crescut de sânge circulant crește preîncărcarea inimii și provoacă dezvoltarea edemului pulmonar.

Aportul de sânge inadecvat de lungă durată a organelor și țesuturilor este însoțit de acumularea de produse metabolice suboxidate în organism, ducând la dezvoltarea acidozei metabolice.
Mortalitatea în șoc cardiogen este foarte mare - 85-90%.
feluri
Conform clasificării propuse de academicianul E. I. Chazov, se disting următoarele forme de șoc cardiogen:
- Reflex. Este cauzată de o scădere bruscă a tonusului vascular, ceea ce duce la o scădere semnificativă a tensiunii arteriale.
- Adevărat. Rolul principal revine unei scăderi semnificative a funcției de pompare a inimii cu o ușoară creștere a rezistenței totale periferice, care, totuși, nu este suficientă pentru a menține un nivel adecvat de alimentare cu sânge.
- Areactiv. Apare pe fondul infarctului miocardic extins. Tonul vaselor de sânge periferice crește brusc, iar tulburările de microcirculație se manifestă cu severitate maximă.
- Aritmic. Deteriorarea hemodinamicii se dezvoltă ca urmare a unei încălcări semnificative a ritmului cardiac.
semne
Principalele simptome ale șocului cardiogen:
- o scădere bruscă a tensiunii arteriale;
- puls firid (umplere frecventă, slabă);
- oligoanurie (reducerea cantității de urină excretată cu mai puțin de 20 ml/h);
- letargie, până la comă;
- paloare (uneori marmorată) piele, acrocianoză;
- scăderea temperaturii pielii;
- edem pulmonar.

Diagnosticare
Schema de diagnosticare a șocului cardiogen include:
- angiografie coronariană;
- radiografie cufăr(patologia pulmonară concomitentă, dimensiunea mediastinului, a inimii);
- electro- și ecocardiografie;
- tomografie computerizata;
- un test de sânge pentru enzimele cardiace, inclusiv troponina și fosfokinaza;
- analiza sângelui arterial pentru compoziția gazelor.
Șocul cardiogen nu este o boală independentă, ci se dezvoltă ca o complicație a patologiilor cardiace.
Tratament
- verificarea permeabilității căilor respiratorii;
- instalați un cateter intravenos cu diametru larg;
- conectați pacientul la monitorul cardiac;
- se administrează oxigen umidificat printr-o mască facială sau catetere nazale.
După aceea, se desfășoară activități care vizează găsirea cauzei șocului cardiogen, menținerea tensiunii arteriale și a debitului cardiac. Terapia medicală include:
- analgezice (permit oprirea sindromului de durere);
- glicozide cardiace (crește activitatea contractilă a miocardului, crește volumul vascular cerebral al inimii);
- vasopresoare (crește fluxul sanguin coronarian și cerebral);
- inhibitori ai fosfodiesterazei (crește debitul cardiac).

Dacă există indicații, se prescriu și alte medicamente (glucocorticoizi, soluții volemice, β-blocante, anticolinergice, medicamente antiaritmice, trombolitice).
Prevenirea
Prevenirea dezvoltării șocului cardiogen este una dintre cele mai importante măsuri în tratamentul pacienților cu cardiopatologie acută, constă în ameliorarea rapidă și completă a durerii, restabilirea ritmului cardiac.
Consecințe și complicații posibile
Șocul cardiogen este adesea însoțit de dezvoltarea complicațiilor:
- afectarea mecanică acută a inimii (ruptura septului interventricular, ruptura peretelui ventriculului stâng, insuficiența mitrală, tamponada cardiacă);
- disfuncție severă a ventriculului stâng;
- infarct ventricular drept;
- de conducere și aritmii cardiace.
Mortalitatea în șoc cardiogen este foarte mare - 85-90%.
Este un adevărat șoc cardiogen, care este cauza decesului în 90% din cazuri. Procesul patologic se bazează pe o oprire acută și bruscă a fluxului sanguin în majoritatea organelor și țesuturilor corpului, ceea ce duce la modificări ireversibile ale structurilor celulare.
Colapsul vascular poate apărea pe fondul diferitelor tipuri de afecțiuni acute (cu sângerare, pe fond de sepsis, cu tromboembolism): șocul cardiogen este o patologie cardiacă acută, care apare cel mai adesea cu infarctul ventriculului stâng.
Sindromul coronarian acut (SCA) are manifestări clinice tipice, primul ajutor pentru șoc cardiogen implică intens resuscitare, iar consecințele depind de gradul de afectare a organelor vitale și a sistemelor corpului.
Variante de inimă de șoc
Șocul este un sindrom tipic care este caracteristic unui număr mare de condiții patologice periculoase și necesită urgență. îngrijire medicală. Socul cardiogen, a cărui clasificare distinge mai multe tipuri de situații acute, apare cu patologia cardiacă. Sunt posibile următoarele forme de șoc cardiogen:
- adevărat (șoc cardiogen în infarctul miocardic);
- KSh în fundal;
- reflex;
- șoc cardiogen areactiv.
De o mare importanță prognostică pentru supraviețuire este severitatea circulației coronariene perturbate de infarct:
- in medie;
- greu;
- areactiv.
Șocul cardiogen în orice etapă se caracterizează printr-o scădere bruscă și pronunțată a tensiunii arteriale și încetarea fluxului sanguin, care se manifestă printr-o varietate de simptome și semne care indică o patologie care pune viața în pericol.
Factorii cauzali ai unei afecțiuni acute
Orice tipuri și variante de șoc cardiogen apar atunci când funcția principală a inimii este perturbată: oprirea pompei duce la o lipsă de sânge oxigenat în vase. Toate cauzele șocului cardiogen pot fi împărțite în 2 grupe:
- Funcția sistolică afectată a inimii
Cel mai frecvent factor cauzal este infarctul miocardic. În plus, sunt posibile următoarele opțiuni patologice:
- miocardită severă;
- Operație de inimă;
- ruptura mușchiului inimii;
- efect toxic medicamente sau băuturi alcoolice.
- Supraîncărcare mecanică acută a ventriculului stâng
Oprirea fluxului de sânge către aortă poate apărea din cauza următorilor factori:
- insuficiență cardiacă acută la nivelul valvei mitrale sau aortice;
- Infecție endocardită;
- intervenție chirurgicală;
- , din cauza căruia șocul cardiogen apare cel mai adesea la copii;
- defect interventricular;
- anevrism acut în peretele ventriculului stâng;
- tromb sferic în atriu;
- aritmie acută în încălcarea inițială a fluxului sanguin coronarian.
Indiferent de factorul cauzal, este important să înțelegem cum se dezvoltă și progresează șocul cardiogen: patogeneza afecțiunii care pune viața în pericol determină simptomele bolii și indică rezultatul bolii coronariene. Datorită opririi totale sau parțiale a pompei în piept, volumul minute al inimii (cantitatea de sânge trimisă către țesuturi) scade brusc, ceea ce duce la formarea unui cerc vicios: cu cât este pompat mai puțin sânge, cu atât mai rău aprovizionarea organelor vitale și mai puțină aprovizionare a mușchiului inimii. Starea de șoc devine ireversibilă atunci când există o ischemie totală a structurilor celulare ale inimii, creierului și a celor mai importante organe interne.

Simptome și semne ale tulburărilor coronariene
Pentru diagnosticare rapida si eficienta asistenta medicala primara trebuie să cunoașteți criteriile pentru șoc cardiogen:
- scăderea bruscă și catastrofală a tensiunii arteriale sistolice sub 80-60 mm Hg. Artă.;
- puls rapid, care este foarte greu de detectat la încheietura mâinii;
- respirație frecventă și superficială;
- schimbarea conștienței până la comă;
- paloarea ascuțită a pielii;
- scăderea semnificativă sau absența urinei.
Colapsul vascular extins nu se dezvoltă întotdeauna imediat și cu viteza fulgerului. Este de dorit să se detecteze semnele de șoc cardiogen înainte de apariția simptomelor ireversibile, ceea ce este deosebit de important în ischemia miocardică. Cele mai frecvente manifestări ale unei patologii periculoase sunt:
- durere arsătoare în creștere în regiunea retrosternală;
- iritabilitate, excitare psiho-emoțională cu un sentiment de frică;
- cianoza pielii, paloare și transpirație severă;
- apatie și slăbiciune severă asociată cu scăderea tensiunii arteriale;
- și respirație rapidă.
Socul cardiogen, ale cărui simptome indică o etapă severă și activă a bolii, este aproape imposibil de vindecat, prin urmare, diagnosticarea în timp util a formelor inițiale ale unei stări patologice acute și detectarea severității moderate a tulburărilor coronariene este singura șansă de a salvează viața unei persoane.
Ajutor de urgență
Tratamentul eficient al șocului cardiogen depinde de severitatea sindromului coronarian acut și de viteza de livrare a unei persoane bolnave la unitatea de terapie intensivă cardio a unui spital specializat. De mare importanță pentru prognostic este îngrijirea de urgență pentru șoc cardiogen, efectuată de medicul echipei de resuscitare.

Specialistul va îndeplini următoarele sarcini obligatorii:
- Asigurarea ameliorării eficiente a durerii;
- Îndepărtarea excitării emoționale;
- Corectarea tulburărilor respiratorii (mască de oxigen, dacă este necesar, asigurarea ventilației artificiale a plămânilor);
- Terapia medicamentosă are ca scop creșterea tensiunii arteriale și prevenirea modificărilor ireversibile ale organelor și țesuturilor corpului.
Pe lângă un picurător și o măsurare constantă a tonusului vascular, medicul va administra medicamente intravenoase pentru a menține munca și a asigura ritmul corect al inimii, mijloace de îmbunătățire a fluxului sanguin vascular și de corectare a tulburărilor metabolice.
sarcina principală medic echipa de resuscitare urgenta - pentru a preveni tulburarile circulatorii ireversibile la nivelul organelor vitale si pentru a transporta pacientul in unitatea de terapie intensiva cardio cat mai repede posibil.
Complicații și consecințe
Patologia acută detectată în timp util și îngrijirea de urgență furnizată corect pentru șocul cardiogen nu garantează deloc următoarele tipuri de complicații care apar adesea:
- insuficiență respiratorie (șoc pulmonar - scurtarea respirației, umflarea țesutului pulmonar, tulburări metabolice și vasculare pronunțate);
- patologia renală acută (soc renal - absența sau cantitatea extrem de scăzută de urină, afectarea necrotică a țesuturilor sistemului excretor);
- insuficiență hepatică cu moartea unor celule hepatice;
- apariția ulcerelor și eroziunilor acute în stomac, care duc la sângerare;
- apariția în patul vascular a micilor cheaguri de sânge;
- modificări necrotice ale țesuturilor moi ale extremităților (gangrenă), care decurg din lipsa fluxului sanguin în vasele mici ale picioarelor și brațelor.
Cea mai periculoasă complicație într-un atac de cord brusc la inimă sau în patologia cardiacă acută cu o încălcare a fluxului sanguin general în organism este șocul cardiogen. Furnizarea de îngrijiri de urgență în această stare ar trebui să fie cât mai rapidă posibil, dar chiar și cu o intrare în timp util în resuscitarea cardiopulmonară, probabilitatea de supraviețuire este de aproximativ 10%. Prevenirea optimă a unei complicații extrem de periculoase și prevenirea consecințelor invalidante stare de șoc- examinare regulată de către un medic, tratamentul bolilor de inimă și punerea în aplicare a recomandărilor unui specialist în prevenirea infarctului miocardic.
site - un portal medical despre inimă și vasele de sânge. Aici veți găsi informații despre cauze, manifestări clinice, diagnostic, tradițional și metode populare tratamentul bolilor cardiace la adulți și copii. Și, de asemenea, despre cum să menținem inima sănătoasă și vasele de sânge curate până în anii cei mai înaintați.
Nu utilizați informațiile postate pe site fără să vă consultați mai întâi cu medicul dumneavoastră!
Autorii site-ului sunt medici specialiști practicanți. Fiecare articol este un concentrat al acestora experienta personalași cunoștințe perfecționate de ani de studii la universitate, primite de la colegi și în curs de formare postuniversitară. Ei nu numai că împărtășesc informații unice în articole, dar efectuează și o recepție virtuală - răspund la întrebările pe care le puneți în comentarii, oferă recomandări și vă ajută să înțelegeți rezultatele examinărilor și programărilor.
Totul, chiar și subiectele foarte greu de înțeles, este prezentat într-un mod simplu, limbaj simpluși sunt destinate cititorilor fără pregătire medicală. Pentru confortul dumneavoastră, toate subiectele sunt împărțite în categorii.
Aritmie
Potrivit Organizației Mondiale a Sănătății, peste 40% dintre persoanele cu vârsta peste 50 de ani suferă de aritmii - tulburări de ritm cardiac. Cu toate acestea, nu numai ei. Această boală insidioasă este detectată chiar și la copii și adesea în primul sau al doilea an de viață. De ce este viclean? Și faptul că uneori deghizează patologiile altor organe vitale ca boli de inimă. O altă caracteristică neplăcută a aritmiei este secretul cursului: până când boala merge prea departe, nu poți ghici despre asta ...
- cum să detectați aritmia într-un stadiu incipient;
- ce forme sunt cele mai periculoase și de ce;
- când pacientul este suficient și în ce cazuri este imposibil să se facă fără intervenție chirurgicală;
- cât și cât timp trăiesc cu aritmie;
- care atacuri de tulburare de ritm necesită o chemare imediată la ambulanță și pentru care este suficient să luați o pastilă sedativă.
Și, de asemenea, totul despre simptome, prevenire, diagnostic și tratament diferite feluri aritmii.
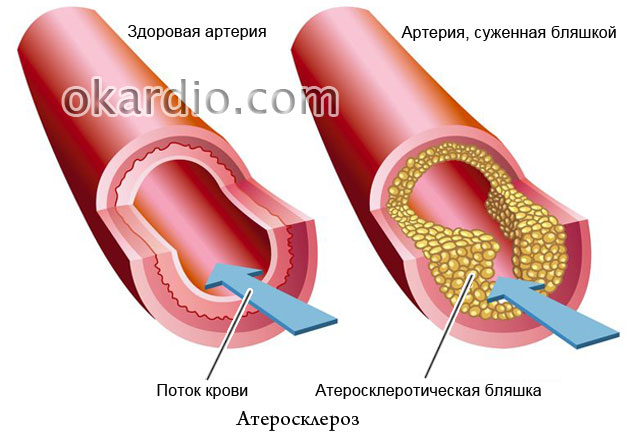
Ateroscleroza
Faptul că rolul principal în dezvoltarea aterosclerozei îl joacă un exces de colesterol în alimente este scris în toate ziarele, dar de ce atunci, în familiile în care toată lumea mănâncă la fel, doar o singură persoană se îmbolnăvește adesea? Ateroscleroza este cunoscută de mai bine de un secol, dar o mare parte din natura sa a rămas nerezolvată. Este acesta un motiv de disperare? Desigur că nu! Specialiștii site-ului spun ce succes a obținut medicina modernă în lupta împotriva acestei boli, cum să o prevenim și cum să o tratăm eficient.
- de ce margarina este mai dăunătoare decât untul pentru persoanele cu boli vasculare;
- și cât de periculos este;
- de ce dietele fără colesterol nu ajută;
- ce va trebui abandonat pe viață de către pacienții cu;
- cum să evitați și să mențineți claritatea minții până la bătrânețe.
Boli de inimă
Pe lângă angina pectorală, hipertensiunea arterială, infarctul miocardic și malformațiile cardiace congenitale, există multe alte afecțiuni cardiace despre care mulți nu au auzit niciodată. Știți, de exemplu, că - nu numai planeta, ci și diagnosticul? Sau că o tumoare poate crește în mușchiul inimii? Titlul cu același nume vorbește despre aceste și alte boli ale inimii adulților și copiilor.
- și cum să acordați îngrijiri de urgență unui pacient în această stare;
- ce și ce să faci pentru ca primul să nu treacă în al doilea;
- de ce inima alcoolicilor crește în dimensiune;
- care este pericolul prolapsului valvei mitrale;
- ce simptome pot fi suspectate de boală cardiacă la tine și copilul tău;
- care afectiuni cardiace ameninta mai mult femeile si care sunt barbatii.

Boli vasculare
Vasele pătrund în întreg corpul uman, astfel încât simptomele înfrângerii lor sunt foarte, foarte diverse. Multe afecțiuni vasculare la început nu deranjează prea mult pacientul, dar duc la complicații teribile, invaliditate și chiar moarte. Poate o persoană fără studii medicale să identifice patologia vasculară în sine? Desigur, da, dacă le cunoaște manifestările clinice, despre care se va spune această secțiune.
În plus, conține informații:
- despre medicamente și remedii populare pentru tratamentul vaselor de sânge;
- despre ce medic să contactați dacă bănuiți probleme vasculare;
- ce patologii vasculare sunt mortale;
- ce cauzează umflarea venelor;
- cum să menținem sănătatea venelor și arterelor pe viață.
Varice
Varicele (venele varicoase) sunt o boală în care lumenele unor vene (picioare, esofag, rect etc.) devin prea largi, ceea ce duce la afectarea fluxului sanguin în organul sau o parte a corpului afectată. În cazurile avansate, această boală se vindecă cu mare dificultate, dar în prima etapă este foarte posibil să o stăruim. Cum să faceți acest lucru, citiți în secțiunea „Varicoză”.
 Click pe fotografie pentru a mari
Click pe fotografie pentru a mari Veți învăța și din el:
- ce unguente există pentru tratarea venelor varicoase și care este mai eficient;
- de ce unii bolnavi cu vene varicoase extremitati mai joase medicii interzic alergarea;
- și pe cine amenință;
- cum să întăriți venele cu remedii populare;
- cum să evitați formarea cheagurilor de sânge în venele afectate.
Presiune
- o afectiune atat de comuna incat multi o considera... o afectiune normala. De aici și statisticile: doar 9% dintre oameni suferă de presiune ridicata tine-l sub control. Și 20% dintre pacienții hipertensivi se consideră deloc sănătoși, deoarece boala lor este asimptomatică. Dar riscul de a suferi un atac de cord sau un accident vascular cerebral de la aceasta nu este mai mic! deși mai puțin periculos decât mare, provoacă și o mulțime de probleme și amenință cu complicații grave.

În plus, vei învăța:
- cum să „înșeli” ereditatea dacă ambii părinți au suferit de hipertensiune arterială;
- cum să te ajuți pe tine și pe cei dragi cu o criză hipertensivă;
- de ce crește tensiunea arterială la o vârstă fragedă;
- cum să ții tensiunea arterială sub control fără medicamente ierburi vindecătoareși anumite produse.
Diagnosticare
Secțiunea dedicată diagnosticului bolilor inimii și vaselor de sânge conține articole despre tipurile de examinări la care sunt supuși pacienții cardiaci. Și, de asemenea, despre indicațiile și contraindicațiile la acestea, interpretarea rezultatelor, eficacitatea și procedura pentru proceduri.
Aici veți găsi și răspunsuri la întrebări:
- ce feluri studii de diagnostic chiar și oamenii sănătoși trebuie să treacă;
- de ce este prescrisă angiografia celor care au avut infarct miocardic și accident vascular cerebral;

Accident vascular cerebral
Accident vascular cerebral (acut circulatia cerebrala) se clasează în mod constant printre primele zece cele mai periculoase boli. Persoanele cu vârsta peste 55 de ani, hipertensivii, fumătorii și cei care suferă de depresie prezintă cel mai mare risc de dezvoltare a acesteia. Se dovedește că optimismul și bunătatea reduc riscul de accident vascular cerebral de aproape 2 ori! Dar există și alți factori care ajută efectiv la evitarea acesteia.
Secțiunea despre accident vascular cerebral spune despre cauzele, tipurile, simptomele și tratamentul acestei boli insidioase. Și, de asemenea, despre măsurile de reabilitare care ajută la refacerea funcțiilor pierdute celor care au avut-o.

În plus, aici veți învăța:
- despre diferenta manifestari clinice accidente vasculare cerebrale la bărbați și femei;
- despre ce este o stare pre-accident vascular cerebral;
- despre remediile populare pentru tratamentul consecințelor accidentelor vasculare cerebrale;
- despre metodele moderne recuperare rapida după ce a suferit un accident vascular cerebral.
infarct
Infarctul miocardic este considerat a fi o boală a bărbaților în vârstă. Dar încă reprezintă cel mai mare pericol nu pentru ei, ci pentru persoanele în vârstă de muncă și femeile de peste 75 de ani. Aceste grupuri au cele mai mari rate de mortalitate. Oricum, nimeni nu ar trebui să se relaxeze: astăzi, infarcturile depășesc chiar și persoanele tinere, atletice și sănătoase. Mai exact, neexplorat.
În secțiunea „Infarct”, experții vorbesc despre tot ceea ce este important de știut pentru toți cei care doresc să evite această boală. Iar cei care au suferit deja un infarct miocardic vor găsi aici multe sfaturi utile pentru tratament și reabilitare.

- despre ce boli sunt uneori deghizate în atac de cord;
- cum să acordați îngrijiri de urgență pentru durerea acută a inimii;
- despre diferențele din clinică și cursul infarctului miocardic la bărbați și femei;
- despre o dietă anti-infarct și un stil de viață sigur pentru inimă;
- despre motivul pentru care un pacient cu atac de cord trebuie dus la medic în 90 de minute.
Tulburări ale pulsului
Vorbind de tulburări de puls, de obicei ne referim la frecvența acestuia. Cu toate acestea, medicul evaluează nu numai ritmul cardiac al pacientului, ci și alți indicatori ai undei pulsului: ritm, umplere, tensiune, formă... Chirurgul roman Galen a descris cândva până la 27 dintre caracteristicile sale!

Modificările parametrilor individuali ale pulsului reflectă nu numai starea inimii și a vaselor de sânge, ci și a altor sisteme ale corpului, de exemplu, sistemul endocrin. Vrei să afli mai multe despre asta? Citiți rubrica.
Aici vei găsi răspunsuri la întrebări:
- de ce, dacă te plângi de tulburări de puls, s-ar putea să fii îndrumat pentru un examen tiroidian;
- dacă o frecvență cardiacă lentă (bradicardie) poate provoca stop cardiac;
- ce spune și de ce este periculos;
- modul în care frecvența cardiacă și rata de ardere a grăsimilor sunt legate la pierderea în greutate.
Operațiuni
Multe boli ale inimii și ale vaselor de sânge, care în urmă cu 20-30 de ani condamnau oamenii la dizabilitate pe viață, sunt vindecate cu succes astăzi. De obicei chirurgical. Chirurgia cardiacă modernă îi salvează chiar și pe cei care până de curând nu lăsau nicio șansă pe viață. Și majoritatea operațiilor sunt acum efectuate prin puncții minuscule, și nu prin incizii, ca înainte. Acest lucru nu numai că oferă un efect cosmetic ridicat, dar este și mult mai ușor de tolerat. Și, de asemenea, reduce timpul de reabilitare postoperatorie de mai multe ori.
În secțiunea „Operațiuni” veți găsi materiale despre metode chirurgicale tratamentul venelor varicoase, operația de bypass vascular, instalarea de stenturi intravasculare, proteze de valve cardiace și multe altele.
Vei invata si:
- ce tehnică nu lasă cicatrici;
- modul în care operațiile asupra inimii și vaselor de sânge afectează calitatea vieții pacientului;
- care sunt diferențele dintre operațiuni și nave;
- pentru ce boli se efectueaza si care este durata viață sănătoasă după el;
- ce este mai bine pentru bolile de inima - sa fii tratat cu pastile si injectii sau sa faci o operatie.

Odihnă
„Altul” include materiale care nu corespund subiectelor altor secțiuni ale site-ului. Conține informații despre boli cardiace rare, mituri, concepții greșite și fapte interesante legate de sănătatea inimii, despre simptomele de neînțeles, semnificația lor, despre realizările cardiologiei moderne și multe altele.
- despre acordarea primului ajutor ție și altora în diverse condiții de urgență;
- despre copil;
- despre sângerările acute și metodele de oprire a acestora;
- despre și obiceiurile alimentare;
- despre metodele populare de întărire și îmbunătățire a sistemului cardiovascular.

Pregătiri
„Droguri” este poate cea mai importantă secțiune a site-ului. La urma urmei, cea mai valoroasă informație despre boală este cum să o tratezi. Nu oferim aici rețete magice pentru vindecarea afecțiunilor grave cu o singură pastilă, spunem sincer și sincer totul despre medicamente așa cum sunt. Pentru ce sunt bune și rele, cine sunt indicate și contraindicate, cum diferă de analogi și cum afectează organismul. Acestea nu sunt apeluri la auto-tratament, acest lucru este necesar pentru a fi familiarizat cu „arma” cu care va trebui să lupți împotriva bolii.

Aici vei gasi:
- recenzii și compararea grupurilor de droguri;
- informații despre ceea ce poate fi luat fără prescripție medicală și ce nu ar trebui luat în niciun caz;
- o listă de motive pentru alegerea unuia sau altul;
- informații despre analogi ieftini ai medicamentelor scumpe importate;
- date despre efecte secundare medicamente pentru inimă despre care producătorii tac.
Și multe, multe lucruri mai importante, utile și valoroase care te vor face mai sănătos, mai puternic și mai fericit!
Fie ca inima și vasele de sânge să fie mereu sănătoase!
- aceasta este o tulburare circulatorie critică, însoțită de hipotensiune arterială și semne de deteriorare acută a alimentării cu sânge a organelor și țesuturilor.
Șocul cardiogen apare nu numai cu infarctele miocardice extinse, ci și cu focale mici.
În medicină, există 4 opțiuni pentru dezvoltarea și evoluția șocului cardiogen:
Reflex (șocul cardiogen apare ca urmare a unui atac de durere severă)
Adevărat șoc cardiogen (apare în timpul unei scăderi accentuate a contractilității miocardice)
Șocul areactiv (varianta cea mai severă a șocului cardiogen adevărat, care este rezistent la măsurile terapeutice și forțat să efectueze suport circulator)
Șoc aritmic (apare la pacienți infarct acut miocard în aritmiile cardiace).
Grade de șoc cardiogen
Există 3 grade de șoc cardiogen:
1 - fără pierderea conștienței, ușoară dificultăți de respirație, edem (simptome ușoare de insuficiență cardiacă), tensiune arterială între: superioare 90-60; inferior 50-40, presiunea pulsului 40-25 mm Hg. Artă.
2 - poate apărea o scădere bruscă a tensiunii arteriale, ca urmare, organele vitale sunt furnizate mai rău, insuficiență cardiacă acută. tensiunea arterială în: 80-40 superioare; inferior 50-20, presiunea pulsului 30-15 mm Hg;
3 - tensiunea arterială este foarte scăzută, presiunea pulsului este sub 15 mm Hg, insuficiență cardiacă acută, edem pulmonar, durere acută pe tot parcursul șocului cardiogen.
Principalele simptome ale șocului cardiogen
Șocul cardiogen se poate dezvolta împreună cu infarctul miocardic acut, prin urmare, pe lângă durerea din spatele sternului, o persoană poate simți slăbiciune, frică de moarte, dificultăți de respirație și palpitații. Pacientul este palid de moarte, acoperit cu transpirație rece lipicioasă și aspectul unui model de marmură pete pe piele este, de asemenea, caracteristic. Respirația se accelerează, dar slabă. Pacientul șuieră, apar semne de edem pulmonar, pulsul se accelerează, dar devine firav.
Șocul cardiogen crește probabilitatea de fibrilatie atrialași alte aritmii, în timp ce tensiunea arterială scade. Abdomenul este umflat, metiorismul progresează. Cantitatea de urină excretată de pacient este redusă brusc. Există o încălcare a alimentării cu sânge a creierului, ficatului, rinichilor, fluxul de sânge care alimentează miocardul se agravează.
Ajuta la socul cardiogen
În primul rând, asistența acordată unui pacient care a fost diagnosticat ar trebui îndreptată către:
- asigura pacientului odihna completa (ridicam membrele inferioare la un unghi de 25% pentru a creste fluxul de sange arterial catre inima);
— efectuarea anesteziei cu analgezice nenarcotice (baralgin, tramal etc.);
- aerisiți camera, asigurați prezența unei perne de oxigen, care va asigura alimentarea cu oxigen a țesuturilor, în special a inimii;
– echipa cardiologică sosită stabilizează presiunea și ritmul cardiac;
spitalizare după recuperarea din șoc cardiac
Șoc cardiac- o consecință a infarctului miocardic, care poartă o scădere a funcției de pompare a miocardului, o scădere a tonusului vascular, o scădere suplimentară a debitului cardiac. Fii sănătos și frumos! (c) vitapower.ru
vitapower.com
Informații generale despre șocul cardiogen
Șocul cardiogen este o insuficiență acută a ventriculului stâng. Afecțiunea este extrem de gravă și se dezvoltă pe fondul infarctului miocardic, mai des în primele ore după dezastru. Conform statisticilor medicale, mortalitatea în acest caz este de aproape 100%. Însoțiți această stare caracteristici, și anume, o scădere critică a volumului sanguin, care, la rândul său, duce la o scădere bruscă a presiunii și a fluxului sanguin sistemic, întreruperea procesului de alimentare cu sânge a tuturor organelor interne.
Șocul cardiogen poate apărea sub diferite forme.În funcție de acestea, a fost adoptată următoarea clasificare a șocului cardiogen:

- Formă reflexă sau colaps. Cel mai formă ușoară dintre toate. Motivul constă în reducerea presiunii în sindromul durerii care apare în timpul unui atac de cord. Șocul cardiogen reflex are următoarele simptome: durere acută în regiunea inimii, scădere semnificativă a presiunii. Dacă ajutați pacientul, atunci previziunile pentru el vor fi favorabile.
- Forma adevărată. Această formă este tipică pentru un atac de cord extins, când funcția de pompare a ventriculului stâng este redusă brusc. Rezultatul depinde de gradul de necroză miocardică.
- Forma areactivă. Dacă, la șoc cardiogen adevărat, apare necrotizarea a 40 până la 50% din miocard, atunci apare această formă, care este aproape întotdeauna fatală.
- Forma aritmică sau colaps. Motivul este un paroxism de tahicardie sau bradiaritmie acută cu bloc atrioventricular complet. În același timp, ventriculii încep să se contracte incorect, dar când funcția de pompare a ventriculului stâng este restabilită, semnele sunt eliminate.
În plus, clasificarea include încă 1 tip de șoc cardiogen, în funcție de cauza acestuia. Vorbim despre șoc pe fondul rupturii miocardice. Principalele semne ale acestei afecțiuni sunt scăderea presiunii, tamponarea cardiacă și suprasolicitarea secțiunilor sale stângi, precum și scăderea funcției contractile a miocardului.
Simptomele șocului cardiogen
Există o serie de criterii prin care această afecțiune poate fi diagnosticată la o persoană. Iată cele mai comune:

- presiunea sistolica este de 80 mm Hg. Artă.;
- presiunea pulsului este de la 20 la 25 mm Hg. Artă.;
- diureza este mai mică de 20 ml/h;
- paloarea pielii;
- transpirație rece și umedă;
- extremități reci;
- colapsul venelor superficiale;
- puls firid;
- paloarea plăcilor de unghii;
- semne de cianoză a membranelor mucoase;
- confuzie;
- dispnee;
- respirație rapidă cu rafale umede;
- zgomote înăbușite ale inimii;
- semne de oligurie sau anurie;
- nuanța pielii cu pete de marmură;
- trăsăturile feței sunt ascuțite;
- autoevaluare inadecvată.
Din punct de vedere clinic, șocul se manifestă astfel. La început, când se dezvoltă șocul cardiogen, simptomele sunt următoarele: debitul cardiac scade, în urma căreia se dezvoltă tahicardie sinusală reflexă și o scădere a presiunii pulsului. Pe fondul acestor manifestări, începe vasoconstricția vaselor pielii, iar în timp - a rinichilor și a creierului. Arterele mari sunt mai puțin susceptibile la acest proces, așa că din ele pot fi evaluați indicatorii de presiune (cu ajutorul palpării). În acest caz, presiunea intra-arterială poate să nu depășească norma. Apoi perfuzia organelor și țesuturilor, inclusiv a miocardului, se deteriorează rapid.
Cauzele șocului cardiogen
 Medicii indică mai multe motive pentru care se poate dezvolta această afecțiune. Acestea includ:
Medicii indică mai multe motive pentru care se poate dezvolta această afecțiune. Acestea includ:
- Necroza miocardică a ventriculului stâng. Odată cu înfrângerea sa cu 40%, oamenii mor de obicei, deoarece apar pagube care sunt incompatibile cu viața.
- Ruptura mușchiului papilar sau a septului dintre ventriculi. Necroza în acest caz este mai mică, astfel încât prognosticul pentru o persoană este mai favorabil. În acest caz, este foarte important să efectuați operația la timp.
- Terapie medicală. Studii medicale recente au arătat că, dacă unui pacient cu infarct miocardic i se prescriu prematur beta-blocante, morfină, nitrați sau inhibitori ai ECA, poate provoca dezvoltarea șocului. Acest lucru se datorează faptului că aceste medicamente includ un astfel de ciclu: tensiunea arterială scade, fluxul sanguin coronarian scade, presiunea scade și mai mult - și așa mai departe într-un cerc.
- Miocardită. Odată cu inflamația cardiomiocitelor, se poate dezvolta și șoc.
- Lichid în sacul inimii. În mod normal, lichidul din golul dintre pericard și miocard asigură mișcarea liberă a inimii. Dar dacă se acumulează lichid, aceasta duce la tamponare cardiacă.
- Embolia arterei pulmonare. Dacă un cheag de sânge este respins, acesta poate bloca artera pulmonară și poate bloca ventriculul.
Iată principalele cauze ale șocului cardiogen.
Ajuta la socul cardiogen
Asistența acordată pacientului în caz de șoc cardiogen poate fi împărțită în urgență (premedicală) și medicală.
 Principalul lucru în procesul de prim ajutor este să chemați o echipă de medici. În timp ce așteptați medicii, trebuie să oferiți pace persoanei. Dacă este posibil, cel mai bine este să duceți persoana la spital cât mai curând posibil, fără a aștepta ca echipa de ambulanță să ofere tratamentul necesar.
Principalul lucru în procesul de prim ajutor este să chemați o echipă de medici. În timp ce așteptați medicii, trebuie să oferiți pace persoanei. Dacă este posibil, cel mai bine este să duceți persoana la spital cât mai curând posibil, fără a aștepta ca echipa de ambulanță să ofere tratamentul necesar.
Desigur, o persoană fără educație medicală nu va putea diagnostica șocul cardiogen pe fondul unui atac de cord, deoarece pentru aceasta este necesar nu numai să cunoască simptomele caracteristice, ci și să efectueze studii de laborator și electrocardiografice, care este posibil doar într-o clinică. Cu toate acestea, dacă bănuiți un atac de cord sau un șoc cardiogen în timp ce așteptați medicii, puteți lua următorii pași:
- chemați imediat o ambulanță;
- oferiți unei persoane liniște deplină;
- așezați o persoană în așa fel încât picioarele sale să fie mai sus decât capul (astfel, alimentarea cu sânge a creierului va fi îmbunătățită);
- asigurați accesul la aer: închideți geamul, dați-vă deoparte dacă lovitura a avut loc pe stradă și o mulțime s-a adunat în jurul victimei;
- desface gulerul cămășii, slăbește cravata, cureaua;
- măsura tensiunea arterială.
Deși auto-rețeta de medicamente fără recomandarea medicilor este inacceptabilă în majoritatea cazurilor, într-o situație atât de critică vorbim despre viață și moarte, astfel încât să puteți da unei persoane astfel de medicamente fără prescripție medicală:
- la presiune scăzută - hidrocortizon, norepinefrină, prednisolon, dopamină etc.;
- analgezic - orice analgezic va face.
Desigur, medicamentele pot fi administrate numai dacă persoana este conștientă.
Acest lucru completează primul ajutor și toate măsurile ulterioare pentru a salva viața și tratamentul unei persoane sunt efectuate de o echipă de cardiologi.
Asistență din partea echipei de cardiologie
 Cu cât asistența medicală este oferită mai devreme, cu atât o persoană are mai multe șanse de a supraviețui. De obicei, managementul șocului cardiogen include următorii pași:
Cu cât asistența medicală este oferită mai devreme, cu atât o persoană are mai multe șanse de a supraviețui. De obicei, managementul șocului cardiogen include următorii pași:
- Măsuri de calmare a durerii. Din cauza lui presiunea este redusă critic, așa că trebuie să opriți durerea cât mai curând posibil. Pentru aceasta, se utilizează neuroleptanalgezia.
- Restabilirea ritmului cardiac. Fără un ritm normal, este imposibil să se stabilizeze hemodinamica. Puteți opri tahicardia cu ajutorul terapiei cu impulsuri electrice. În plus, se utilizează terapia medicamentoasă, în funcție de tipul de aritmie.
- Activarea funcției contractile a miocardului. Dacă măsurile pentru eliminarea durerii și restabilirea frecvenței contracțiilor ventriculare nu au dat rezultatul dorit și nu au stabilizat presiunea, acesta este un semnal al dezvoltării adevăratei forme de șoc cardiogen. În acest caz, este necesar să se întărească contracția ventriculului stâng. Aminele, și anume dopamina și dobutamina, care se administrează intravenos, permit realizarea acestui lucru.
- Măsuri anti-șoc. Alături de amine, este indicat să se introducă și alte medicamente. Deci, arată:
- glucocorticoizi, cum ar fi prednisolon pentru administrare intravenoasă;
- heparină pentru administrare intravenoasă;
- soluție de bicarbonat de sodiu;
- Reopoliglyukin, dar cu condiția să nu existe contraindicații pentru introducerea unui volum mare de lichid.
Terapia anti-șoc include și inhalările de oxigen, care trebuie să fie efectuate și de pacient.
cardiologdoma.ru
Cauzele șocului cardiogen
Inima are propria sa centrală electrică numită sistemul de conducere al inimii. Dacă apare un blocaj complet al acestui sistem la orice nivel, impulsurile încetează să excite liber celulele inimii și cu o anumită frecvență, acesta încetează să funcționeze. Ritmul de excitare al inimii este perturbat sau impulsurile, trecând prin căi suplimentare, excită celulele „incorect”, nu în propriul ritm. În acest caz, o aritmie va fi înregistrată pe un afișaj grafic al activității inimii.
Dacă inima în sine este deteriorată, posibilitatea unei contracții complete a mușchiului este afectată. Aceasta duce la malnutriția celulelor cardiace sau la moartea a aproximativ 40% din cardiomiocite (necroză, infarct). Cu cât aria de necroză este mai mare, cu atât este mai mare probabilitatea de șoc în primele ore ale catastrofei. Dacă închiderea arterei este treptată, atunci zona de alimentare cu sânge nu va suferi atât de instantaneu și șocul se poate dezvolta întârziat. Desigur, dacă mușchiul inimii este rupt (un atac de cord în septul interventricular sau o leziune cardiacă), nici inima nu se va contracta în mod adecvat.
Încălcarea activității cu drepturi depline a cardiomiocitelor poate apărea din cauza inflamației lor - această afecțiune se numește miocardită (șocul cardiogen se dezvoltă rar).
Următoarea cauză a șocului cardiogen este o situație în care inima se poate contracta și impulsurile sunt conduse în mod regulat și corect, dar obstacolele externe o împiedică să se contracte. Adică, prinzând inima din toate părțile și prinzând-o, se poate atinge o încălcare a funcției sale de pompare. Acest lucru se întâmplă atunci când lichidul se acumulează în așa-numitul sac cardiac.
Trebuie spus că structura inimii este eterogenă și în ea se evidențiază cel puțin trei straturi. Endo-, mio- și pericard. Există un spațiu între miocard și pericard. Este mic și conține o anumită cantitate de lichid. Acest fluid permite inimii să se miște liber, să se contracte fără frecare puternică împotriva pericardului. Când apare inflamația (pericardita), acest lichid devine mai mare. În unele cazuri, este critic. O creștere bruscă a unui astfel de volum într-un spațiu restrâns interferează cu activitatea inimii, apare tamponada.
Embolia pulmonară aparține cu siguranță unui alt mecanism de apariție a șocului cardiogen. Trombul, care a zburat, în cele mai multe cazuri, din venele extremităților inferioare, înfundă artera pulmonară și blochează activitatea ventriculului drept al inimii. Această patogeneză a apariției șocului cardiogen, spre deosebire de motivele de mai sus, blochează activitatea ventriculului drept.
Socul cardiogen ca urmare a apariției blocajelor în sistemul de conducere al inimii sau a tulburărilor de ritm, dezvoltarea pericarditei, necroza mușchiului inimii (infarct) apare din cauza perturbării ventriculului stâng.
Există patru valve principale în inimă. Dacă apare orice situație acută odată cu deteriorarea lor, aceasta poate duce și la șoc cardiogen (de exemplu, stenoză acută sau insuficiență a valvelor mitrale sau aortice).
Clasificarea șocului cardiogen
- Adevărat;
- Vasele periferice se extind, există o scădere a tensiunii arteriale fără afectarea severă a miocardului în sine - șoc cardiogen, forma sa reflexă (complica cursul infarctului miocardic posterior cu un sindrom dureros foarte sever);
- Dacă nu există răspuns la terapia în șoc cardiogen, se vorbește despre forma ei activă;
- Prezența tulburărilor de ritm, cum ar fi paroxismul tahicardiei ventriculare sau paroxismul flutterului atrial, precum și tulburările de conducere după tipul distal complet Blocada A-V iar clinica șocului cardiogen în sine - vorbește despre forma sa aritmică (atât volumul stroke cât și debitul cardiac sunt reduse brusc);
- Ruptura mușchiului inimii este însoțită de o scădere reflexă a tensiunii arteriale, datorită vărsării de sânge în sacul inimii și iritației receptorilor prin aceasta deja în pericard, dezvoltarea tamponadei cardiace, scăderea debitului cardiac - se vorbeşte despre o formă de şoc cardiogen datorat rupturii miocardice.
Șocul cardiogen poate fi clasificat în funcție de severitate:
- Am diploma. Durata stării de șoc este mai mică de cinci ore. Clinica nu este strălucitoare. Scăderea tensiunii arteriale este nesemnificativă (90 mm Hg limita inferioară a tensiunii arteriale sistolice). Tahicardie ușoară (100-110 min. ritm cardiac). Bun pentru terapie.
- Gradul II. Durata stării de șoc este mai mare de cinci, dar mai puțin de zece ore. Simptomele șocului cardiogen sunt pronunțate, predomină insuficiența ventriculară stângă acută, însoțită de edem pulmonar. Tensiunea arterială este redusă semnificativ (tensiunea arterială sistolica 80-60 mm Hg). Tahicardie severă (până la 120 puls pe minut). Răspunsul la terapie este lent.
- gradul III. Durata stării de șoc este mai mare de zece ore. Simptomele sunt pronunțate, clinica este strălucitoare, edem pulmonar rapid. Tensiunea arterială este redusă critic (sub 60 mm Hg tensiunea arterială sistolică). Tahicardia persistă și se intensifică (frecvența cardiacă de peste 120 pe minut). Răspunsul la terapie este tranzitoriu sau absent.
Simptome de șoc cardiogen
Situația de șoc cardiogen este acută, aproape instantanee. Persoana devine palidă, devine albastră, apare transpirație (piele rece, lipicioasă, umedă), își pierde cunoștința.
Tensiunea sistolica scade brusc (este mai mica de 90 mm Hg timp de cel putin 30 de minute), pulsul este slab, poate sa nu fie detectat, la auscultatie - zgomotele cardiace sunt infundate, inima bate foarte des, extremitatile sunt reci, sange afectat circulația în rinichi se manifestă printr-o reducere bruscă a producției de urină - oligurie, în plămâni (în prezența edemului pulmonar) auscultatorii - rale umede. Suferința creierului se poate manifesta printr-o pierdere completă a conștienței sau doar prin uimire, stupoare.
Clinica șocului cardiogen este similară cu clinica altor tipuri de șoc.
Diagnosticul șocului cardiogen
Diagnosticul șocului cardiogen este foarte simplu - în clinică.
Diagnosticul, sau mai degrabă, chiar și prevenirea dezvoltării șocului cardiogen este foarte importantă. Procentul de deces prin șoc ajunge la 80 până la 95%.
Zona de risc crescut de a dezvolta șoc cardiogen include pacienții cu boală cardiacă dezvoltată acut sau o complicație bruscă a unei boli de inimă existente:
- cu un curs complicat de infarct miocardic (40% sau chiar mai multe cardiocite au murit, remodelarea inimii a avut loc imediat sau în primele zile ale dezvoltării unui atac de cord, există tulburări de conducere și de ritm, dezvoltarea din nou a infarctului miocardic) ;
- pacienti cu endocardita si pericardita;
- in special pacientii varstnici;
pacienții care suferă și de diabet zaharat.
Urgență cu șoc cardiogen
Orice tratament al șocului cardiogen este un complex de măsuri urgente. tratament de urgență este principala si singura metoda de scoatere a pacientului din socul cardiogen. Efortul principal este creșterea tensiunii arteriale.
Tratamentul șocului cardiogen include anestezie, inhalare de oxigen, administrare intravenoasă de lichid, monitorizarea obligatorie a parametrilor hemodinamici.
Terapie medicală
Scopul primordial al oricărui tratament este menținerea tensiunii arteriale sistolice sub 90 mmHg. Acest obiectiv este atins prin introducerea următoarelor medicamente, cel mai adesea cu ajutorul pompelor cu seringi:
Dobutrex (doza 2,5-10 mcg/kg/min) este un adrenomimetic selectiv, are un efect inotrop pozitiv și un efect cronotrop ușor pozitiv, cu efect minim asupra ritmului cardiac. Dopamina (în doze mici) are un efect cronotrop pronunțat, crește ritmul cardiac, crește necesarul miocardic pentru livrarea de oxigen și poate crește ischemia. Dozaj 2-10 mcg/kg/min., la fiecare 2-5 minute doza este crescută și ajustată la 20-50 mcg/kg/min.
Noradrenalina este un adrenomimetic, are un efect pronunțat direct asupra tonusului vascular, crescând rezistența vasculară totală și, într-o măsură mai mică, sporește contractilitatea miocardică. Poate exacerba ischemia miocardică existentă.
În cazul șocului cardiogen, este necesară terapia durerii de înaltă calitate. Este asigurat atât de analgezice nenarcotice (se utilizează un grup de antiinflamatoare nesteroidiene - Analgin, Ketorol etc.), cât și de analgezice narcotice (Tramodol, Promedol, Morphine, Fentanyl, Buprenorphine) administrate intravenos. Preparatele din grupa nitraților (nitroglicerină, nitroprusiat etc.) administrate și pe cale intravenoasă la pacienții cardiologici ameliorează bine durerea. Este important să rețineți că atunci când tratați cu nitrați, aceștia se dilată vasele periferice si scade tensiunea arteriala.
Dozajul medicamentelor administrate pentru șoc cardiogen și combinațiile acestora se administrează sub monitorizarea constantă a tensiunii arteriale.
O pungă de oxigen sau un rezervor portabil de oxigen ar trebui să fie în arsenalul oricărei ambulanțe. În spital, pacientul trebuie să poarte mască de oxigen sau să administreze oxigen umidificat prin catetere nazale speciale.
Creșterea tensiunii arteriale, nitrații intravenosi, terapia cu oxigen și numirea de diuretice intravenoase (Lasix) cu ameliorarea adecvată a durerii ajută la oprirea edemului pulmonar în severitatea șocului II și III. Din nou, este important să ne amintim că diureticele scad și tensiunea arterială.
Interventie chirurgicala
Cu eficiență scăzută terapie medicamentoasă Pentru șocul cardiogen se folosește contrapulsarea cu balon intra-aortic, în care un balon plasat în arcul aortic descendent se umflă în timpul diastolei și crește fluxul sanguin către arterele coronare. Această metodă vă permite să obțineți timp suplimentar pentru examinarea pacientului și efectuarea operației - angioplastie coronariană cu balon, adică extinderea arterelor coronare îngustate prin introducerea unui balon în ele.
Dacă angioplastia eșuează, se efectuează bypass coronarian de urgență. În șoc refractar, suportul circulator este folosit ca „punte” înainte de transplantul cardiac.
vlanamed.com
- aceasta este o insuficiență ventriculară stângă acută de severitate extremă, care se dezvoltă odată cu infarctul miocardic. Scăderea accidentului vascular cerebral și a volumului sanguin minut în timpul șocului este atât de pronunțată încât nu este compensată de o creștere a rezistenței vasculare, ducând la o scădere bruscă a tensiunii arteriale și a fluxului sanguin sistemic, iar alimentarea cu sânge a tuturor organelor vitale este întreruptă.
Cel mai adesea se dezvoltă în primele ore de la debut semne clinice infarct miocardic și mult mai rar - într-o perioadă ulterioară.
Există trei forme de șoc cardiogen: reflex, cardiogen adevărat și aritmic.
șoc reflex (colaps) este cea mai ușoară formă și, de regulă, este cauzată nu de leziuni miocardice severe, ci de scăderea tensiunii arteriale ca răspuns la durerea severă care apare în timpul unui atac de cord. Cu ameliorarea în timp util a durerii, se desfășoară în mod benign, tensiunea arterială crește rapid, cu toate acestea, în absența unui tratament adecvat, un șoc reflex se poate transforma într-un adevărat șoc cardiogen.
Adevăratul șoc cardiogen apare de obicei cu extinse infarctele miocardice. Este cauzată de o scădere bruscă a funcției de pompare a ventriculului stâng. Dacă masa miocardului necrotic este de 40-50% sau mai mult, atunci se dezvoltă un șoc cardiogen areactiv, în care introducerea de amine simpatomimetice nu are efect. Mortalitatea la acest grup de pacienti se apropie de 100%.
Aceasta duce la tulburări profunde ale aportului de sânge la toate organele și țesuturile, provocând tulburări de microcirculație și formarea de microtrombi (DIC). Ca urmare, funcțiile creierului sunt perturbate, se dezvoltă fenomenele de insuficiență renală și hepatică acută, iar în canalul digestiv se pot forma ulcere trofice acute. Tulburările circulatorii sunt exacerbate de oxigenarea slabă a sângelui în plămâni din cauza unei scăderi accentuate a fluxului sanguin pulmonar și a șuntării sângelui în circulația pulmonară, se dezvoltă acidoză metabolică.
O trăsătură caracteristică a șocului cardiogen este formarea așa-numitului cerc vicios. Se stie ca atunci cand presiunea sistolica in aorta este sub 80 mm Hg. perfuzia coronariană devine ineficientă. O scădere a tensiunii arteriale agravează brusc fluxul sanguin coronarian, duce la o creștere a zonei de necroză miocardică, o deteriorare suplimentară a funcției de pompare a ventriculului stâng și exacerbarea șocului.
Șoc aritmic (colaps) se dezvoltă ca urmare a tahicardiei paroxistice (adesea ventriculare) sau a bradiaritmiei acute pe fondul blocării atrioventriculare complete. Tulburările hemodinamice în această formă de șoc se datorează unei modificări a frecvenței contracției ventriculare. După normalizarea ritmului cardiac, funcția de pompare a ventriculului stâng este de obicei restabilită rapid și efectele șocului dispar.
Criteriile general acceptate pe baza cărora este diagnosticat șocul cardiogen în infarctul miocardic sunt presiunea sistolică scăzută (80 mm Hg) și pulsul (20-25 mm Hg), oliguria (sub 20 ml). În plus, este foarte importantă prezența semnelor periferice: paloare, frig transpirație lipicioasă, extremități reci. Venele superficiale se prăbușesc, pulsul pe arterele radiale este filiforme, paturile unghiilor sunt palide și se observă cianoză a mucoaselor. Conștiința, de regulă, este confuză, iar pacientul nu este capabil să evalueze în mod adecvat severitatea stării sale.
Tratamentul șocului cardiogen. Șocul cardiogen este o complicație gravă infarct miocardic. mortalitate în care ajunge la 80% sau mai mult. Tratamentul său este o sarcină complexă și include un set de măsuri care vizează protejarea miocardului ischemic și restabilirea funcțiilor acestuia, eliminarea tulburărilor microcirculatorii și compensarea funcțiilor afectate ale organelor parenchimatoase. Eficacitatea măsurilor terapeutice în acest caz depinde în mare măsură de momentul începerii lor. Tratamentul precoce al șocului cardiogen este cheia succesului. Sarcina principală care trebuie rezolvată cât mai curând posibil este stabilizarea tensiunii arteriale la un nivel care să asigure o perfuzie adecvată a organelor vitale (90-100 mmHg).
Secvența măsurilor terapeutice pentru șoc cardiogen:
Ameliorarea sindromului durerii. Din moment ce sindromul durerii intense care apare când infarct miocardic. este unul dintre motivele pentru scăderea tensiunii arteriale, trebuie să luați toate măsurile pentru ameliorarea rapidă și completă a acesteia. Cea mai eficientă utilizare a neuroleptanalgeziei.
Normalizarea ritmului cardiac. Stabilizarea hemodinamicii este imposibilă fără eliminarea aritmiilor cardiace, deoarece un atac acut de tahicardie sau bradicardie în condiții de ischemie miocardică duce la o scădere bruscă a accidentului vascular cerebral și a producției minute. cel mai eficient și într-un mod sigur ameliorarea tahicardiei la tensiune arterială scăzută este terapia cu electropuls. Dacă situația permite tratament medicamentos, alegerea medicamentului antiaritmic depinde de tipul de aritmie. Cu bradicardie, care, de regulă, se datorează unui blocaj atrioventricular acut, aproape singurul instrument eficient este stimularea endocardică. Injecțiile cu sulfat de atropină de cele mai multe ori nu dau un efect semnificativ și de durată.
Întărirea funcției inotron a miocardului. Dacă, după eliminarea sindromului de durere și normalizarea frecvenței contracției ventriculare, tensiunea arterială nu se stabilizează, atunci aceasta indică dezvoltarea unui șoc cardiogen adevărat. În această situație, este necesară creșterea activității contractile a ventriculului stâng, stimulând miocardul viabil rămas. Pentru aceasta se folosesc amine simpatomimetice: dopamina (dopamina) si dobutamina (dobutrex), care actioneaza selectiv asupra receptorilor beta-1-adrenergici ai inimii. Dopamina se administrează intravenos. Pentru a face acest lucru, 200 mg (1 fiolă) de medicament sunt diluate în 250-500 ml soluție de glucoză 5%. Doza în fiecare caz este selectată empiric, în funcție de dinamica tensiunii arteriale. De obicei, începeți cu 2-5 mcg/kg pe 1 min (5-10 picături pe 1 min), crescând treptat rata de administrare până când tensiunea arterială sistolica se stabilizează la 100-110 mm Hg. Dobutrex este disponibil în flacoane de 25 ml care conțin 250 mg clorhidrat de dobutamina în formă liofilizată. Înainte de utilizare, substanța uscată din flacon se dizolvă prin adăugarea a 10 ml de solvent și apoi se diluează în 250-500 ml soluție de glucoză 5%. Perfuzia intravenoasă se începe cu o doză de 5 mcg/kg în 1 min, crescând până la apariția unui efect clinic. Rata optimă de administrare este selectată individual. Rareori depășește 40 mcg/kg pe 1 min, efectul medicamentului începe la 1-2 minute după administrare și se oprește foarte repede după ce se termină din cauza timpului de înjumătățire scurt (2 min).
Șocul cardiogen: apariție și semne, diagnostic, terapie, prognostic
Poate cea mai frecventă și formidabilă complicație a infarctului miocardic (IM) este șocul cardiogen, care include mai multe varietăți. O stare gravă bruscă în 90% din cazuri se termină cu moartea. Perspectiva de a trăi încă cu pacientul apare doar atunci când, în momentul dezvoltării bolii, acesta se află în mâinile unui medic. Și mai bine - o întreagă echipă de resuscitare, care are în arsenal totul medicamentele necesare, echipamente și dispozitive pentru întoarcerea unei persoane din „lumea cealaltă”. in orice caz chiar și cu toate aceste fonduri, șansele de mântuire sunt foarte mici. Dar speranța moare ultima, așa că medicii luptă până la capăt pentru viața pacientului și în alte cazuri obțin succesul dorit.
Șocul cardiogen și cauzele acestuia
Soc cardiogen manifestat hipotensiune arterială acută. care ajunge uneori la un grad extrem, este o afecțiune complexă, adesea incontrolabilă, care se dezvoltă ca urmare a „sindromului debitului cardiac scăzut” (așa se caracterizează insuficiența acută a funcției contractile a miocardului).
Perioada de timp cea mai imprevizibilă în ceea ce privește apariția complicațiilor infarctului miocardic acut larg răspândit este primele ore ale bolii, deoarece atunci, în orice moment, infarctul miocardic se poate transforma în șoc cardiogen, care apare de obicei însoțit de următoarele simptome:
- Tulburări de microcirculație și hemodinamică centrală;
- dezechilibru acido-bazic;
- Schimbarea stării apei-electrolitice a corpului;
- Modificări ale mecanismelor de reglare neuroumorale și neuro-reflex;
- Încălcări ale metabolismului celular.
Pe lângă apariția șocului cardiogen în infarctul miocardic, există și alte motive pentru dezvoltarea acestei afecțiuni formidabile, care includ:
Figura: cauze procentuale ale șocului cardiogen

Forme de șoc cardiogen
Clasificarea șocului cardiogen se bazează pe alocarea severității (I, II, III - în funcție de clinică, ritm cardiac, tensiune arterială, diureză, durata șocului) și tipurile de sindrom hipotensiv, care pot fi reprezentate astfel:
- șoc reflex(sindromul de hipotensiune-bradicardie), care se dezvoltă pe fondul durerii severe, unii experți nu consideră de fapt șoc, deoarece ușor de andocat metode eficiente, iar scăderea tensiunii arteriale se bazează pe reflex influența zonei afectate a miocardului;
- Șoc aritmic. în care hipotensiunea arterială se datorează debitului cardiac scăzut şi se asociază cu bradi- sau tahiaritmie. Șocul aritmic este reprezentat de două forme: predominant tahisistolic și mai ales nefavorabil — bradisistolic, care apare pe fondul blocului atrioventricular (AV) în perioada precoce a IM;
- Adevărat. dând o letalitate de aproximativ 100%, deoarece mecanismele dezvoltării sale duc la schimbări ireversibile incompatibile cu viața;
- Areactiv şocîn patogeneză, este analog cu adevăratul șoc cardiogen, dar diferă oarecum prin severitatea mai mare a factorilor patogenetici și, în consecință, severitatea deosebită a curentului ;
- Șoc din cauza rupturii miocardice. care este însoțită de o scădere reflexă a tensiunii arteriale, tamponare cardiacă (sângele curge în cavitatea pericardică și creează obstacole în calea contracțiilor inimii), suprasolicitarea inimii stângi și scăderea funcției contractile a mușchiului cardiac.
patologii-cauze ale șocului cardiogen și localizarea acestora
Astfel, este posibil să se evidențieze criteriile clinice general acceptate pentru șoc în infarctul miocardic și să le prezinte sub următoarea formă:
- Reducerea tensiunii arteriale sistolice sub nivelul acceptabil de 80 mm Hg. Artă. (pentru cei care suferă de hipertensiune arterială - sub 90 mm Hg);
- Diureza mai mica de 20 ml/h (oligurie);
- Paloarea pielii;
- Pierderea conștienței.
Cu toate acestea, severitatea stării unui pacient care a dezvoltat șoc cardiogen poate fi judecată mai mult după durata șocului și răspunsul pacientului la administrarea de amine presoare decât după nivelul hipotensiunii arteriale. Dacă durata stării de șoc depășește 5-6 ore, aceasta nu este oprită medicamente, iar șocul în sine este combinat cu aritmii și edem pulmonar, un astfel de șoc se numește areactiv .
Mecanisme patogenetice ale șocului cardiogen
Rolul principal în patogeneza șocului cardiogen revine scăderii contractilității mușchiului inimii și influențelor reflexe din zona afectată. Secvența modificărilor din secțiunea din stânga poate fi reprezentată după cum urmează:
- Debitul sistolic redus include o cascadă de mecanisme adaptative și compensatorii;
- Producția crescută de catecolamine duce la vasoconstricție generalizată, în special arterială;
- Spasmul generalizat al arteriolelor, la rândul său, determină o creștere a rezistenței periferice totale și contribuie la centralizarea fluxului sanguin;
- Centralizarea fluxului sanguin creează condiții pentru creșterea volumului de sânge circulant în circulația pulmonară și dă o încărcare suplimentară pe ventriculul stâng, provocând deteriorarea acestuia;
- Presiunea diastolică ridicată în ventriculul stâng duce la dezvoltarea insuficienta cardiaca ventriculara stanga .
Bazinul de microcirculație în șoc cardiogen suferă, de asemenea, modificări semnificative din cauza șunturilor arterio-venoase: 
- Patul capilar este epuizat;
- Se dezvoltă acidoză metabolică;
- Există modificări pronunțate distrofice, necrobiotice și necrotice în țesuturi și organe (necroză în ficat și rinichi);
- Permeabilitatea capilarelor crește, datorită căreia există o ieșire masivă a plasmei din fluxul sanguin (plasmoragie), al cărei volum în sângele circulant scade în mod natural;
- Plasmoragia duce la o creștere a hematocritului (raportul dintre plasmă și sânge roșu) și o scădere a fluxului sanguin către cavitățile inimii;
- Alimentarea cu sânge a arterelor coronare este redusă.
Evenimentele care au loc în zona de microcirculație duc inevitabil la formarea de noi zone de ischemie cu dezvoltarea proceselor distrofice și necrotice în ele.
Șocul cardiogen, de regulă, se caracterizează printr-un curs rapid și captează rapid întregul corp. Din cauza tulburărilor homeostaziei eritrocitelor și trombocitelor, microcoagularea sângelui începe în alte organe:
- În rinichi cu dezvoltarea anuriei și acut insuficiență renală - în cele din urmă;
- În plămâni cu formarea sindrom de detresă respiratorie(edem pulmonar);
- În creier cu edem și dezvoltare comă cerebrală .
Ca urmare a acestor circumstanțe, începe să se consume fibrina, care duce la formarea de microtrombi care formează DIC(coagulare intravasculară diseminată) și care duce la sângerare (adesea în tractul gastrointestinal).
Astfel, totalitatea mecanismelor patogenetice duce la consecințe ireversibile ale stării de șoc cardiogen.
Tratamentul șocului cardiogen ar trebui să fie nu numai patogenetic, ci și simptomatic:
- Cu edem pulmonar, nitroglicerină, diuretice, anestezie adecvată, introducerea de alcool pentru a preveni formarea de lichid spumant în plămâni sunt prescrise;
- Sindromul de durere severă este oprit de promedol, morfină, fentanil cu droperidol.
Spitalizare urgentă sub supraveghere constantă la secția de terapie intensivă, ocolind camera de urgență! Desigur, dacă a fost posibilă stabilizarea stării pacientului (presiune sistolica 90-100 mm Hg. Art.).
Prognoza și șansele de viață
Pe fondul chiar și al șocului cardiogen de scurtă durată, alte complicații se pot dezvolta rapid sub formă de tulburări de ritm (tahi- și bradiaritmii), tromboze de mari dimensiuni. vasele arteriale, atacuri de cord la plămâni, splină, necroze ale pielii, hemoragii.
În funcție de modul în care scade tensiunea arterială, cât de pronunțate sunt semnele tulburărilor periferice, ce reacție a corpului pacientului la măsurile terapeutice, se obișnuiește să se distingă șocul cardiogen moderat și sever, care este desemnat în clasificare ca areactiv. Un grad ușor pentru o boală atât de gravă, în general, nu este prevăzut cumva.
in orice caz chiar și în cazul șocului moderat, nu este nevoie să te înșeli mai ales. Un răspuns pozitiv al organismului la efectele terapeutice și o creștere încurajatoare a tensiunii arteriale la 80-90 mm Hg. Artă. poate fi înlocuit rapid cu imaginea opusă: pe fondul creșterii manifestărilor periferice, tensiunea arterială începe să scadă din nou.
Pacienții cu șoc cardiogen sever nu au practic nicio șansă de supraviețuire.. întrucât nu răspund absolut la măsurile terapeutice, prin urmare, marea majoritate (aproximativ 70%) mor în prima zi a bolii (de obicei în 4-6 ore de la debutul șocului). Pacienții individuali pot rezista timp de 2-3 zile, apoi apare moartea. Doar 10 pacienți din 100 reușesc să depășească această afecțiune și să supraviețuiască. Dar doar câțiva sunt destinați să învingă cu adevărat această boală teribilă, deoarece unii dintre cei care s-au întors din „lumea cealaltă” mor în curând de insuficiență cardiacă.
Ajutor la un atac de cordȘocul cardiogen este insuficiența cardiacă ventriculară stângă în stadiul acut. Se dezvoltă în câteva ore când apar primele semne, mai rar – într-o perioadă ulterioară. O scădere a nivelului de minute și a volumului vascular cerebral nu poate fi nici măcar compensată de o creștere a rezistenței vasculare. Ca urmare, tensiunea arterială scade și circulația sângelui în organele vitale este perturbată.
Caracteristicile bolii
Șocul cardiogen apare ca urmare a unei încălcări a alimentării cu oxigen a organelor. Odată cu scăderea debitului cardiac, există o scădere a perfuziei la toate organele. Șocul provoacă tulburări de microcirculație, se formează microtrombi. Funcționarea creierului este perturbată, insuficiență acută rinichii și ficatul, se pot forma ulcere trofice în organele digestive, datorită deteriorării alimentării cu sânge a plămânilor, se dezvoltă acidoză metabolică.
- La adulți, organismul compensează această afecțiune prin reducerea rezistenței vasculare sistemice, creșterea ritmului cardiac.
- La copii, această afecțiune este compensată de creșterea ritmului cardiac și compresia vaselor de sânge (vasoconstricție). Aceasta din urmă duce la faptul că - semn târziuşoc.
Clasificarea șocului cardiogen este discutată mai jos.
Următorul videoclip vorbește despre patogeneza și caracteristicile șocului cardiogen:
Forme
Există 3 tipuri (forme) de șoc cardiogen:
- aritmic;
- reflex;
- Adevărat.
Șocul aritmic apare din cauza bradiaritmiei acute sau ca urmare a blocului atrioventricular complet. Încălcări ale funcțiilor din cauza modificărilor frecvenței contracțiilor inimii. După bătăile inimii este restabilit, fenomenele de șoc dispar.
Șocul reflex este cea mai ușoară formă și este cauzat nu de deteriorarea mușchiului inimii, ci de scăderea tensiunii arteriale ca urmare a durerii după un atac de cord. Cu un tratament în timp util, presiunea revine la normal. În caz contrar, este posibilă o tranziție la cardiogen adevărat.
Adevăratul cardiogen se dezvoltă ca urmare a unei scăderi accentuate a funcțiilor ventriculului stâng. Cu necroză de 40% sau mai mult, se dezvoltă șocul cardiogen atrial. Aminele simpatomimetice nu ajută. Letalitatea este de 100%.
Citiți mai jos despre criteriile și cauzele șocului cardiogen.
Cauze
Socul cardiogen se dezvoltă din cauza infarctului miocardic, ca și el. Mai rar, poate apărea ca o complicație după otrăvirea cu substanțe cardiotoxice.
Cauzele imediate ale bolii:
- greu;
- încălcarea funcției de pompare a inimii;
- artera pulmonara.
Ca urmare a opririi unei anumite părți a miocardului, inima nu poate asigura complet alimentarea cu sânge a corpului și a creierului. În plus, zona afectată a inimii din artera coronară crește din cauza spasmelor reflexe ale vaselor arteriale din apropiere.
Ca urmare, se dezvoltă ischemia și acidoza, ceea ce duce la procese mai severe la nivelul miocardului. Adesea procesul este agravat de asistolie, stop respirator și moartea pacientului.
Simptome
Șocul cardiogen se caracterizează prin:
- durere ascuțită în piept, care iradiază către membrele superioare, omoplați și gât;
- sentiment de frică;
- confuzie;
- ritm cardiac crescut;
- scăderea presiunii sistolice până la 70 mm Hg;
- ten pământiu.
Dacă nu se acordă asistență în timp util, pacientul poate muri.
Diagnosticare
Manifestări clinice ale șocului cardiogen:
- paloarea pielii, cianoză;
- temperatură scăzută a corpului;
- transpirație lipicioasă;
- respirație superficială cu dificultate;
- puls frecvent;
- zgomote înăbușite ale inimii;
- scăderea diurezei sau anurie;
- durere de inima.
Se efectuează următoarele metode suplimentare de examinare:
- electrocardiogramă pentru a studia modificările focale ale miocardului;
- ecocardiograma pentru evaluarea caracteristicilor contractile;
- anhiografie pentru a analiza starea vaselor de sânge.
Tratamentul șocului cardiogen în infarctul miocardic este discutat mai jos.
Tratament
 Șocul cardiogen este o afecțiune în care trebuie chemată o ambulanță cât mai curând posibil.Și chiar mai bine - o echipă specializată în cardiologie de resuscitare.
Șocul cardiogen este o afecțiune în care trebuie chemată o ambulanță cât mai curând posibil.Și chiar mai bine - o echipă specializată în cardiologie de resuscitare.
Citiți mai jos despre algoritmul de acțiuni pentru îngrijirea de urgență pentru șoc cardiogen.
Îngrijire de urgenţă
Primul ajutor pentru șocul cardiogen trebuie efectuat imediat în următoarea secvență:
- pune pacientul jos și ridică picioarele;
- asigura accesul aerian;
- dați respirație artificială, dacă nu există;
- introduceți trombolitice, anticoagulante;
- în absența contracțiilor cardiace, defibrilați;
- efectua compresii toracice.
Citiți mai multe despre medicamentele pentru șocul cardiogen.
Următorul videoclip este despre tratamentul șocului cardiogen:
Metoda medicala
Scopul tratamentului: eliminarea durerii, creșterea tensiunii arteriale, normalizarea ritmului cardiac, prevenirea extinderii leziunii ischemice a mușchiului inimii.
- Se folosesc analgezice narcotice. Este necesar să începeți să picurați o soluție de glucoză pe cale intravenoasă și să creșteți presiunea - agenți vasoprocesori dozați (norepinefrină sau dopamină), medicamente hormonale.
- De îndată ce presiunea revine la normal, pacientului trebuie să i se administreze medicamente pentru a se extinde vasele coronareși microcirculație îmbunătățită. Acesta este nitrosorbidul de sodiu sau. Este prezentat și hidrocarbonatul.
- Daca inima s-a oprit se face masaj indirect, se reintroduce ventilatia mecanica, norepinefrina, lidocaina, gibrocarbonatul. Dacă este necesar, efectuați defibrilarea.
Este foarte important să încercați să duceți pacientul la spital. În centrele moderne, ei folosesc metode atât de noi de mântuire precum contrapulsarea. Un cateter cu un balon la capăt este introdus în aortă. În timpul diastolei, balonul se extinde, iar în timpul sistolei, se prăbușește. Acest lucru asigură umplerea vaselor de sânge.
Operațiune
Intervenție chirurgicală - ultima solutie. Aceasta este angioplastia coronariană transluminală percutanată.
Procedura vă permite să restabiliți permeabilitatea arterelor, să salvați miocardul, să rupeți cercul vicios al șocului cardiogen. O astfel de operație trebuie efectuată nu mai târziu de 6-8 ore de la debutul unui atac de cord.
Prevenirea
La măsuri preventive pentru a evita dezvoltarea șocului cardiogen includ:
- sportul moderat;
- alimentație completă și adecvată;
- stil de viata sanatos;
- evitarea stresului.
Este foarte important să luați medicamentele prescrise de medic, precum și să opriți durerea în timp util și să eliminați încălcarea contracțiilor inimii.
Complicații în șocul cardiogen
 Cu șocul cardiogen, există o încălcare a circulației sanguine a tuturor organelor corpului. Pot apărea semne de insuficiență hepatică și renală, ulcer trofic organe digestive,
Cu șocul cardiogen, există o încălcare a circulației sanguine a tuturor organelor corpului. Pot apărea semne de insuficiență hepatică și renală, ulcer trofic organe digestive,
Reducerea fluxului sanguin pulmonar, ceea ce duce la hipoxie de oxigen și aciditate crescută a sângelui.
Prognoza
Mortalitatea în șoc cardiogen este de 85-90%. Doar câțiva ajung la spital și se recuperează cu succes.
Chiar mai mult Informatii utile despre șocul cardiogen este conținut în următorul videoclip: